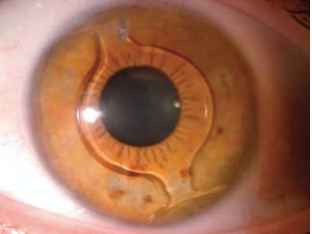
La edad para la adaptación de LC en niños no es una consideración importante, si la razón de uso es funcional o terapéutica.
INDICACIONES:
- Indicaciones Refractivas:
- Afaquia: las LC son un método no quirúrgico de corrección óptica que se puede modificar fácilmente cuando el niño crece y cambia la topografía corneal y la refracción.
- Anisometropía: La correción óptica de elección son las LC, rígidas o hidrofilicas. en los niños menores de 8 años tenemos que tartar la ambliopía con pautas de oclusión.
- Miopía: a pesar de que existen datos que conceden a las LC rígidas un papel en la limitación del desarrollo en la miopía. el tratamiento óptico con LC hidrogel está indicado en niños debido a su mejor tolerancia, menos pérdidas y mayor seguridad para la práctica deportiva. en niños mayores, a partir de 11 años, las ventajas ópticas y fisiológicas de las LC RGP las convierten en lente de primera elección.
- Hipermetropía: los niños con una hipermetropía de 6.00 a 8.00 DP, necesitan tratamiento óptico lo más precozmente posible para prevenir el desarrollo de una ambliopía refractiva y trastornos acomodativos. en la visión con LC positivas se reduce la demanda de acomodación y convergencia en comparación con la demanda necesaria en las gafas. Las LC bifocales o multifocales, hidrogel o rígidas, ofrecen una corrección óptica superior en estos casos.

- Astigmatismo: en astigmatismos altos, cuando no es posible la correción con gafas debido a la diferencia de refracción entre ambos ojos, el tratamiento óptico con LC aporta una alternativa de correción.
- Indicaciones Cosméticas:
Los niños con aniria, albinismo o pupilas irregulares sufren una reducción de la agudeza visual, sensibilidad a la luz y fotofobia. Las LC hidrogel tintadas crean una pupila artificial, ayudando a disminuir la fotofobia y mejorando la apariencia estética.
Las lentes de contacto cosméticas deben fabricarse con materiales de medio o alto contenido en agua para evitar la vascularización corneal en ojos con visión.
- Indicaciones de Vendaje y Terapéuticas:
Las LC terapéuticas hidrofílicas se pueden considerar en niños para ayudar a la curación de defectos epiteliales, proteger la superficie corneal, de vehículo medicamentoso y como tratamiento antiálgico.
Las LC blandas opacas o con pupila tintada se pueden prescribir como un oclusor invisible.
TIPOS DE LC:
- Lentes blandas Hidrófilas
- Lentes rígidas permeables al gas (RGP)
- Lentes Híbridas
- Lentes silicona
DIFICULTADES EN LA ADAPTACIÓN :
La topografía y la fisiología corneal del niño difieren de la del adulto. La fisiología corneal es similar a la del adulto excepto que hay un mayor número de células endoteliales. La configuración y la tensión palpebral del niño, con hendiduras más estrechas, también difieren del adulto.Estas diferencias anatómicas hacen necesario el empleo de diseños especiales para las LC en niños menores de 2 años.Hay otras dificultades para el tratamiento óptico con LC debido a que generalmente el niño las rechaza, por eso es de gran importancia la colaboración de los padres. Otro aspecto a considerar es que durante los primeros años es difícil hacer la refracción del niño y casi imposible realizar una medida queratométrica.
PROBLEMAS EN EL USO: CONTROL Y SEGUIMIENTO:
En la población pediátrica son muy frecuentes la rotura y la pérdida de las lentes de contacto. Se debe hacer una reposición inmediata de las mismas para evitar que el niño haga interrupciones en la recuperación de su ambliopía.
COMPLICACIONES ESPECÍFICAS:
 La complicación más frecuente en los portadores jóvenes es la conjuntivitis papilar gigante y la conjuntivitis inducida por lentes de contacto. Las lentes desechables serían muy útiles en estos casos, pero no hay potencias disponibles para afaquia.
La complicación más frecuente en los portadores jóvenes es la conjuntivitis papilar gigante y la conjuntivitis inducida por lentes de contacto. Las lentes desechables serían muy útiles en estos casos, pero no hay potencias disponibles para afaquia.
PREVENCIÓN Y ALTERNATIVAS:
La prevención de las complicaciones causadas por las LC y de su abandono como tratamiento óptico comienza en la selección del paciente, adaptación adecuada e instrucciones precisas a los padres. El seguimiento regular del paciente pediátrico es imprescindible para realizar los cambios necesarios en los parámetros de las lentes y así prevenir el efecto de adaptaciones inadecuadas.





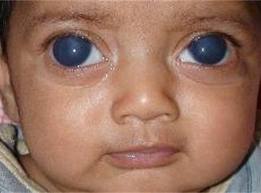




.jpg)